Ontdek wat u kunt doen om spijsverteringsproblemen te verlichten en hoe u meer vezels aan uw dieet kunt toevoegen terwijl u zich aan de medische aanbevelingen houdt.
Voorkomen en verlichten van obstipatie

Veel mensen hebben er last van, maar niemand wil er echt over praten: dialysepatiënten hebben vaak problemen met obstipatie vanwege voedings- en vochtbeperkingen of medicatie. Dit zou niet langer een taboeonderwerp moeten zijn.
Algemeen gesproken is obstipatie een verandering in de stoelgang, maar het kan verschillende vormen aannemen. Meestal beschrijven patiënten obstipatie als een onregelmatige ontlasting, en dan minder dan drie keer per week. Bovendien kan de ontlasting mogelijk te hard, te klein of te lastig zijn om kwijt te raken. Patiënten kunnen ook het gevoel hebben dat hun darmen niet leeg zijn of dat ze vaak moeten persen.
Obstipatie is een wijdverspreid probleem waaraan veel factoren kunnen bijdragen. Bij de meeste patiënten kan er niet één oorzaak worden vastgesteld. Maar als een patiënt een chronische nierziekte heeft of dialyse ondergaat, maakt dat het waarschijnlijker dat deze last krijgt van obstipatie. Het verlies van de nierfunctie en diverse andere factoren als gebrek aan lichaamsbeweging, een verminderde vochtbalans en een verminderde inname van voedingsvezels1 heeft vaak een nadelige invloed op het maag-darmkanaal. Obstipatie is een van de meest voorkomende symptomen daarvan. Geneesmiddelen die zijn voorgeschreven in verband met nierziekten, zoals ijzermedicatie (voornamelijk pillen), fosforbindende geneesmiddelen of kaliumbindende harsen, kunnen soms ook spijsverteringsproblemen veroorzaken.1
De diagnose is de eerste stap naar verbetering

Obstipatie kan meestal worden vastgesteld op basis van uw symptomen en een lichamelijk onderzoek. U krijgt waarschijnlijk een rectaal onderzoek en soms zal uw arts verdere onderzoeken aanvragen, zoals bloedonderzoek, röntgenfoto's, een darm-endoscopie of meer gespecialiseerde onderzoeken. Tijdens de endoscopie worden ofwel alleen de dikke darm (sigmoïdoscopie) of zowel de dikke darm als delen van de dunne darm (colonoscopie) onderzocht. Vergeet niet om alle onderliggende ziekten en geneesmiddelen die u gebruikt, te vermelden wanneer uw arts naar uw geschiedenis vraagt. Dit kunnen bijvoorbeeld vragen zijn over een familiegeschiedenis van darmkanker, bloed in de ontlasting, onverklaarbaar gewichtsverlies of recente veranderingen in de stoelgang.
De meeste mensen behandelen obstipatie zelf. Vat obstipatie echter niet te licht op. U moet zeker met uw arts overleggen als uw obstipatie een recente verandering is ten opzichte van uw gebruikelijke patroon, langer dan twee weken aanhoudt, ernstig is of als u andere symptomen hebt, zoals bloed in uw ontlasting of op het toiletpapier, onverklaarbaar gewichtsverlies of koorts. De juiste behandeling is afhankelijk van het type darmobstructie.
Wat u eraan kunt doen
U kunt een aantal gedragsveranderingen overwegen. De darmen zijn na de maaltijd het meest actief. Start een routine om op deze momenten te proberen ontlasting te hebben. Als u aandrang tot ontlasting negeert, worden deze signalen na verloop van tijd zwakker, maar regelmatige aanmoediging van het spijsverteringsstelsel kan een conditioneringseffect hebben. Daarnaast kunt u uw activiteiten vermeerderen en bijvoorbeeld regelmatig gaan wandelen. Dit bevordert de stoelgang en verlicht obstipatie.
U moet ook uw vochtinname binnen de toegestane beperkingen optimaliseren. Hoewel gezonde mensen zoveel vocht kunnen drinken als ze willen, mag u als dialysepatiënt maar een beperkte hoeveelheid water en andere vloeistoffen drinken volgens voorschrift. Uw spijsverteringssysteem heeft de toegestane hoeveelheid vocht nodig om zijn werk correct te kunnen doen.
Als de genoemde veranderingen de obstipatie niet verlichten, bespreek dan met uw arts welk type laxeermiddel de beste keuze voor u is. Laxeermiddelen zijn stoffen die obstipatie op verschillende manieren helpen verlichten. Melksuiker (lactose) kan de spijsvertering ook bevorderen. Vergeet ook niet om altijd eerst met uw arts of diëtist te praten.
Hoe u kunt profiteren van voedingsvezels
![[Translate to Dutch:] Woman is writing food diary](/fileadmin/_processed_/e/5/csm_iStock_000078753135_XXXLarge_0a40e9e3f3.png)
Meer vezels in uw voeding kan obstipatie verminderen of doen verdwijnen. Voedingsvezels zitten in plantaardige koolhydraten zoals fruit, groenten en granen.2 Omdat dit deel van plantaardig voedsel niet wordt verteerd in de dunne darm, bereikt het de dikke darm of het colon. Vezelrijke voeding bevat doorgaans twee soorten vezels, oplosbare en onoplosbare. Oplosbare vezels lossen op in water en zorgen voor zachtere, grotere ontlasting. Onoplosbare vezels lossen niet op in water. Deze nemen water op en geven de ontlasting meer volume, waardoor deze ontlasting gemakkelijker door de darm kan passeren.3 Beide typen vezels helpen doorgaans afvalstoffen sneller door het spijsverteringskanaal te gaan.
De aanbevolen dagelijkse vezelinname voor de gemiddelde populatie is > 30 g.4 U moet de hoeveelheid vezels in uw voeding geleidelijk verhogen. Dit geeft uw darmen de tijd om zich aan te passen aan elke verhoging voordat u weer meer gaat gebruiken. De schil van fruit bevat veel vezels, dus het is beter om fruit niet te schillen en de hele vrucht te eten.
Het is echter om verschillende redenen moeilijk om met een nierdieet voldoende vezels binnen te krijgen. Veel voedingsmiddelen met een hoog vezelgehalte bevatten zowel kalium als fosfor1,2en die moet u misschien vermijden of beperken als u zich aan kalium- of fosforbeperkingen in uw dieet moet houden. Ook wanneer u voedsel eet dat veel vezels bevat, moet u uw vochtinname verhogen. Het is echter essentieel dat u binnen uw vochtlimiet blijft.
Het hogere gehalte (35 g per dag) aan vezels is soms onmogelijk te bereiken bij iemand met een nierziekte.2,5 Het is een goed idee om een paar dagen lang zorgvuldig bij te houden wat u eet en drinkt. Een voedingsdagboek helpt bij een constructief gesprek met uw arts of diëtist om te bepalen of uw voedselkeuze geschikt is voor uw huidige conditie.
Hier volgt een lijst met geselecteerde voedingsmiddelen die rijk zijn aan vezels en minder kalium bevatten:
- Fruit: Frambozen, bramen, peren, appels, aardbeien, bosbessen, sinaasappels, veenbessen, kersen, perziken, rabarber.
- Groenten: Broccoli, bloemkool, courgettes, wortelen, maïs, kool, zoete aardappelen, aubergines, andijvie, pompoen.
- Peulvruchten: Erwten (uit diepvries of blik), groene en gele bonen
- Granen en graanproducten: Volkoren granen bevatten meer vezels dan geraffineerde granen, maar bevatten ook meer fosfaat. Het heeft nog steeds de voorkeur, omdat het menselijk lichaam deze vorm van fosfaat slechts gedeeltelijk kan verteren.4 Het kan slechts 40-60% van de 'ongewenste' fosfaten in deze voedingsmiddelen absorberen.
Diarrhea
Diarrhea is a common problem for many people. Usually, it does not last long. But when diarrhea lasts for multiple days or even weeks it can indicate is another health complication. This might mean a condition of bowel disorder, such as infections or other diseases. Regular check-ups with your healthcare professionals will provide clarity on your health status.
Typically, patients who suffer from diarrhea experience the following signs and symptoms:
- More frequent bowel movement (urgent needs)
- Loose, watery stools
- Fever
- Blood or pus in the stool
- Bloating
- Nausea
Older adults and people with weakened immune systems are at higher risk of complications due to diarrhea.
Causes of diarrhea
A number of diseases and conditions can cause diarrhea. Despite digestive disorders, diarrhea can have different causes.
These include different types of viruses, causing diseases with symptomatic diarrhea. Bacteria and parasites can cause diarrhea when being transmitted to your body through contaminated food or water. This is often associated with travelling to developing countries and is also called traveler’s diarrhea.
Further, some medication can cause unintentional reactions such as diarrhea. It is important to inform your care team about such changes in your usual habits as the treatment might need to be adjusted.
Different forms of food intolerances can be associated with causing diarrhea. This relates to lactose (milk sugar) being found in milk and other diary products or fructose (natural fruit sugar) being found in fruits and honey. Also, artificial sweeteners found in chewing gum or other sugar-free products can cause diarrhea.
Related complications
Diarrhea can cause dehydration and electrolyte imbalance, which can be life-threatening if untreated. Dehydration is particularly dangerous in children, older adults and those with weakened immune systems. If you have signs of serious dehydration, seek medical help. Inform your care team about recently experienced symptoms! It may also signal more serious problems.
Some foods can support the relief of diarrhea
Certain low-fibre foods can help make your stool more solid. If you have diarrhea, try adding these foods into your diet:
- Potatoes, prepared lowering potassium content
- Rice (white)
- Noodles
- Applesauce
- White toast bread
- Chicken or turkey without the skin
- Lean ground beef
- Fish
Protect yourself against infectious diarrhea
- Wash your hands frequently & properly with soap. Wash your hands before and after handling or preparing food. Wash your hands after handling uncooked meat, using the toilet, changing diapers, sneezing, coughing and blowing your nose.
- Use an alcohol-based hand sanitizer when washing is not possible. Apply the hand sanitizer as you would hand lotion, making sure to cover the fronts and backs of both hands.
- You can prevent food-based illnesses that cause diarrhea by properly storing, cooking, cleaning and handling foods.
Nausea and vomiting
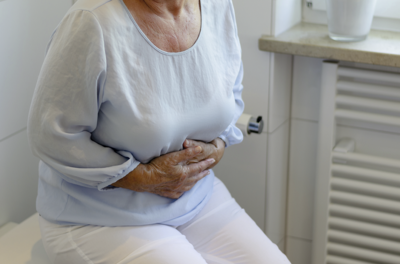
Vomiting is the gushing emptying of the stomach contents through the mouth. On the other hand, nausea is fully subjective experience. Nausea and vomiting can be uncomfortable and can make you unable to go about your daily activities as desired. Nausea and vomiting can happen both during and between dialysis treatments. There are a multiple causes , the common causes for nausea and vomiting at home can be medication, diet and anxiety or an underlying comorbidity. Nausea and vomiting during dialysis treatment can be caused mainly by the drop of blood pressure.
It can considerably affect your everyday life and your overall health. Vomiting can lead to nutrient and electrolyte deficiency, dehydration and medication not working properly. In the long term, vomiting can also damage the oesophagus and teeth. For these reasons, vomiting needs to be treated. Your care team will assist you in managing nausea and vomiting and determining a suitable treatment.
Possible health consequences of vomiting
- Dehydration and electrolyte imbalance
- Vomiting causes loss of fluid. Severe fluid loss can lead to dehydration. Moreover, vomiting disrupts the electrolyte balance as electrolytes (e.g. potassium, magnesium, sodium) are lost when vomiting. This can lead to an imbalance of electrolytes in your body.
- Dehydration and electrolyte imbalance is a particular risk for you as a dialysis patient. This is because you already have to limit your fluid intake due to kidney failure, which makes you more vulnerable for dehydration and electrolyte imbalance. When you lose the little fluid you are allowed to drink due to vomiting, the likelihood for dizziness, fainting and loss of vital body functions increases.
- Nutrient deficiencies
Vomiting results in a loss of ingested nutrients. Frequent vomiting can thus lead to nutrient deficiencies. It is important to compensate the nutrient loss. If you vomit directly after having eaten, be sure to have another meal once you feel better to prevent nutrient deficiencies.
Causes
Nausea and vomiting between dialysis:
- Medication, as nausea and vomiting can be a common side effect of medication
- Inadequate dialysis
- Anxiety and worries can also make you feel unwell and result in nausea and vomiting
- Underlying comorbidity
- Dietary mistake
Nausea and vomiting during dialysis:
- Drop of blood pressure during dialysis treatment
- Too rapid withdrawal of toxic substances from the blood, which might cause fluid to flow into cells, which can lead to nausea and vomiting.
Treatment
To effectively treat nausea and vomiting, causes need to be identified first. You and your care team will work together to identify the reasons for nausea and vomiting and then evaluate the treatment possibilities and apply the best-suitable care. Depending on the cause, there are different treatment possibilities:
- Hypotension (low blood pressure) treatment if present
- Medication
- Adjustment of dietary plan
- Adjustment of dialysis prescription
References
- Can Outcomes be Improved in Dialysis Patients by Optimizing Trace Mineral, Micronutrient, and Antioxidant Status?: The Impact of Probiotics and a High-Fiber Diet. Bossola M. Semin Dial. 2016 Jan-Feb;29(1):50-1. doi: 10.1111/sdi.12442. Epub 2015 Sep 19.
- Dietary protein and fiber in end stage renal disease. Sirich TL. Semin Dial. 2015 Jan-Feb;28(1):75-80. doi: 10.1111/sdi.12315. Epub 2014 Oct 16.
- Sirich TL, Plummer NS, Gardner CD, Hostetter TH, Meyer TW: Effect of increasing dietary ber on plasma levels of colon-derived solutes in hemodialysis patients. Clin J Am Soc Nephrol 9(9):1603–1610, 2014.
- www.dge.de/wissenschaft/referenzwerte/kohlenhydrate-ballaststoffe/
- Bossola M, Leo A, Viola A, Carlomagno G, Monteburini T, Cenerelli S, et al.: Dietary intake of macronutrients and ber in Mediterranean patients on chronic hemodialysis. J Nephrol 26:912–918, 2013.

